2014 Volume 42 Issue 2SUPPLEMENT Pages S93-S107
2014 Volume 42 Issue 2SUPPLEMENT Pages S93-S107
The Great East Japan Earthquake on March 11, 2011, besides further studying the appropriateness of the initial response and post-countermeasures against the severe Fukushima nuclear accident, has now increased the importance of the epidemiological study in comprehensive health risk management and radiation protection; lessons learnt from the Chernobyl accident should be also implemented. Therefore, since May 2011, Fukushima Prefecture has started the “Fukushima Health Management Survey Project” for the purpose of long-term health care administration and early diagnosis/treatment for the prefectural residents. Basic survey is under investigation on a retrospective estimation of external exposure of the first four months. As one of the four detailed surveys, the thyroid ultrasound examination has clarified the increased detection rate of childhood thyroid cancers as a screening effect in the past three years and so thyroid cancer occurrence by Fukushima nuclear power plant accident, especially due to radioactive iodine will be discussed despite of difficult challenge of accurate estimation of low dose and low-dose rate radiation exposures. Through the on-site valuable experience and a difficult challenge for recovery, we should learn the lessons from this severe and large-scale nuclear accident, especially how to countermeasure against public health emergency at the standpoint of health risk and also social risk management.
高村先生,ご紹介ありがとうございました。この熱帯医学学会では異質なテーマである放射線,それも原発事故の話をするという貴重な機会を頂き,会長の平山先生,また会員の皆様方に心から感謝申し上げます。
既に郡山先生からお話がありましたけれども,地球規模の危機管理という中で,今日の話のキーワードは「リスク」です。放射線リスクをどう考えて,どう対応するかということで,ある意味,地球規模の放射能汚染と同時に,我々がまさにその渦中にある情報氾濫の中での情報汚染問題を克服したいと思います。放射能汚染そのものは,感染症の「染」とは必ずしも同じではありませんが,汚染というと「汚れた」というイメージを内包し,もうそれだけでバイアスがかかり社会問題になることが容易に想像されます。本講演では,福島原発事故という複合災害に遭遇して,医療人が何をどのように対処したかを共考し,福島での経験がみなさんの参考になればと思います。
2011年3月11日,東日本では未曾有の大震災が起こりました。ただ,ただ茫然とメディアが伝える映像に釘付けの状態になりました。そういう最中で,福島県立医科大学附属病院では,超急性期の震災対応が災害派遣医療チーム(DMAT)受入れを含めやっと非常事態が終了したかと思うと,自衛隊や救急車,多くの人々が出入りし,原発20 km圏内からの避難者の搬入,搬送,放射能汚染対応,傷病者の対応というのに原発事故対応を余儀なくされ,現場ではその後も後手後手の対応に追われました。長崎大学からも第1陣として,放射線の専門家ら5名を3月14日には福島県へ送り込んでいましたし,今まで想定される原発事故に対する準備や訓練も積んではいましたが,正確な情報がない混乱の渦中では指揮命令系統が全く欠落し困難の極みにありました。特に,政府からの正確な情報が届かない中で,県や医大レベルでは試行錯誤を余儀なくされ,あるいは混乱と混迷の中で,臨機応変な現場対応を行っています。当初の危機管理はどう行われたのでしょうか。
実際の事故現場から,津波の影響で全電源喪失のために原発事故が起こり,大量の放射性物質が環境中に放出され,原発周囲の半径10 km,そして20 kmという住民の避難指示が政府から出され3月14日までには完了しています。15日以降は避難された方々に対しても屋内退避が指示されています。それが原発から半径20 km以上から30 km圏内です。まだ雪がちらつく寒い中での出来事でありました。取るものもとりあえず多くの方々が避難をします。20 km圏内で約11万人,全体で約20万人以上の方々が1週間足らずで,政府の指示により前代未聞の避難を余儀なくされたのです。入院患者や高齢者,そして自宅には病人もいます。老若男女,いろいろな問題がこの避難の過程の中にありました。特に3月末までにこれら避難者の中で約600名の入院患者の60名近くが死亡され,震災関連死として認定されると言う痛恨の極みが起きています(Fig. 1)。
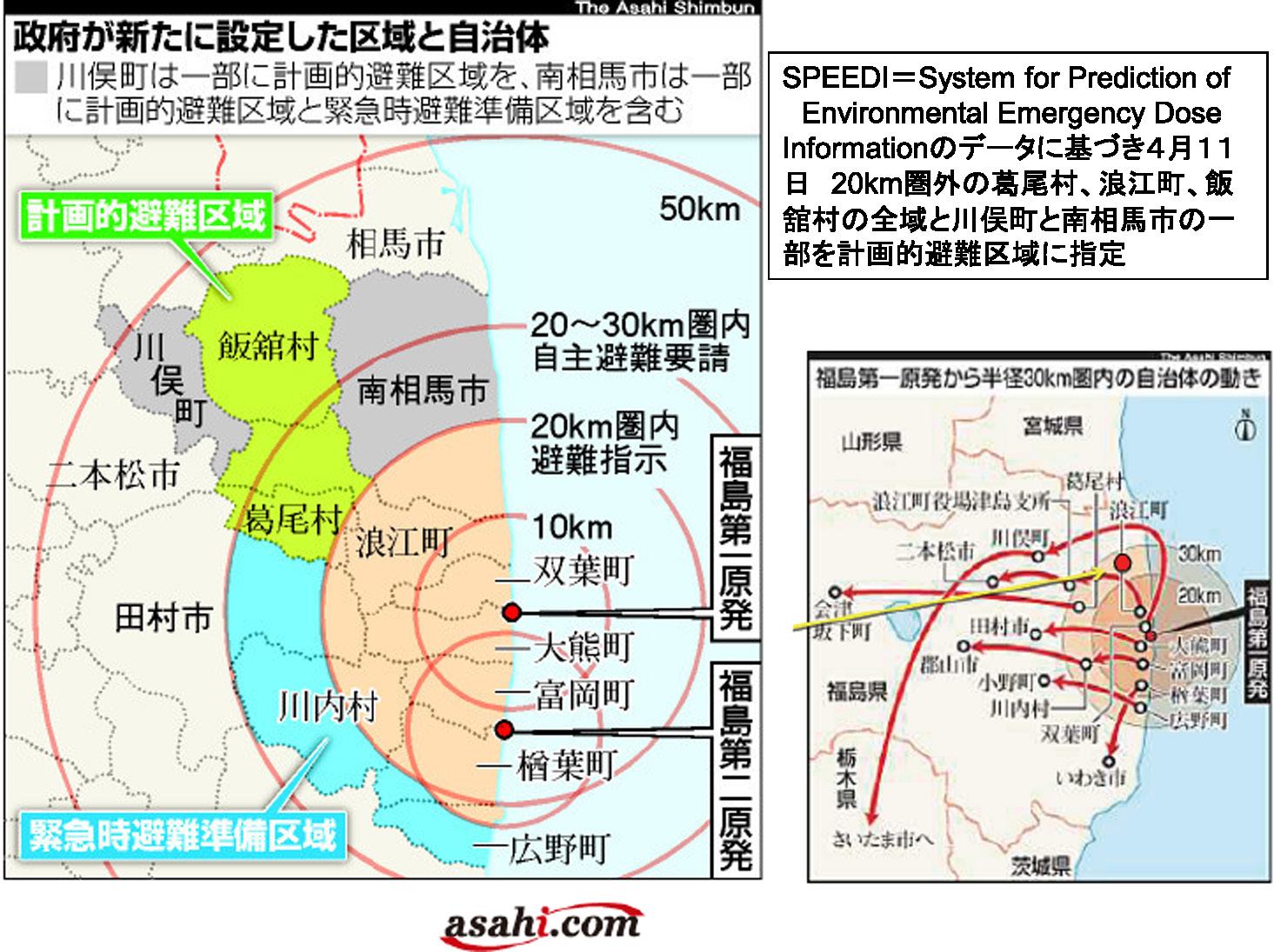
事故直後の避難について
さて,原発事故直後から危機管理が医療の現場でどのような対応が取られたのか振り返ってみます。多くは政府避難指示により避難する方々に対する住民対応であり,混乱の中で大変なことが起きていました。どこに運ぶ,どのような汚染基準で除染をするのか。それら引き受け病院や施設の問題など行政以外にも大変な労力が費やされています。一方では,サイトの中で水素爆発を繰り返す。傷病者が出る。放射能のレベルが高い。一体誰が危険の中で救援に入るのだということが問題となりました。こういう危機管理,まさに危険な状況に対応する医療従事者もいれば,あるいはそれから,このような避難圏外で対応する方もいるわけです(Fig. 2)。逆に言うと,音も臭いもしない放射能や放射線です。五感に感知しないがために,医療関係者においてさえ,恐怖や不安だけがいたずらに大きくなりました。
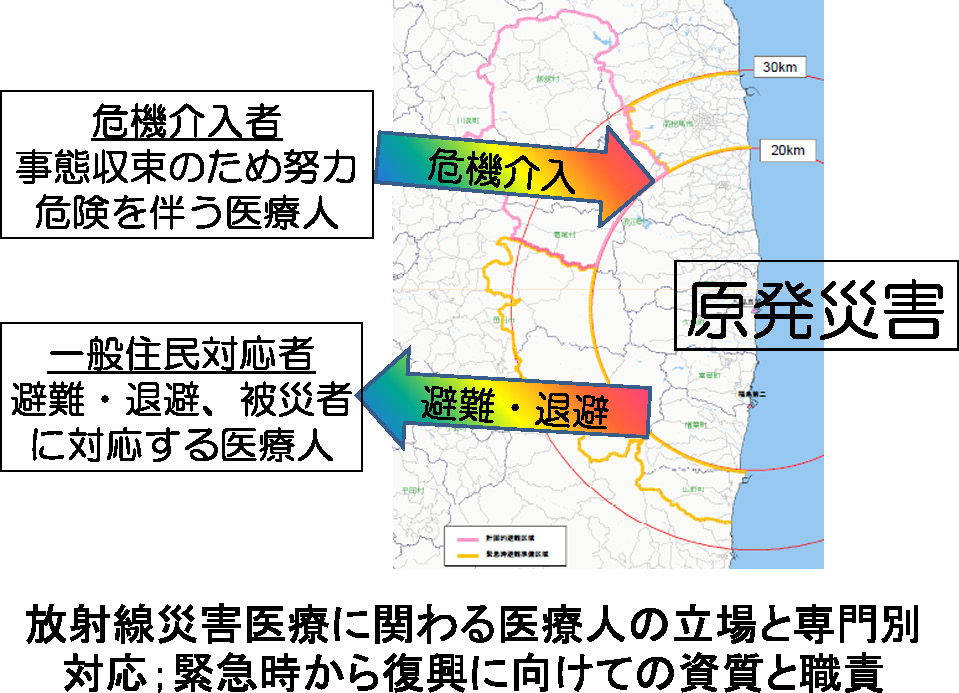
医療人の初期対応
こういう渦中の出来事を,福島県立医科大学の当時の被ばく医療チームが約1年半かけてまとめてくれました。タイトルは「放射線災害と向き合って」ですが,私は,これは「原子力災害」だと思います。そして,その中に,私たちがどのように決断をし,現場で仕事をしてきたかということが,この本の中に書かれています。こういう現場の声の最後の章には,郡山先生が客観的に,先ほどの危機管理という視点から,今回の現場の対応を解析し,日本の危機管理のガバナンスの脆弱さを鋭く指摘されています(Fig. 3)。

福島原発事故への対応報告書と1978年の『日本の自殺』からの危機管理のポイント
実は1978年には『日本の自殺』という本がすでに今日的な問題を提起しています。大衆迎合,そして,組織の内部崩壊。いろいろなことが起こったときに,個人の資質も問われるけれども,国としてのガバナンスのあり方や主義主張(イデオロギー)の問題点が議論されています。福島原発事故対応でも中央集権,地方分権を含めて,どこがヘッドクオーターとなって,この混乱のときに迅速な決断と実行をするのかということが問われました。まさに,科学技術の進歩に伴う現代リスク社会の光と影,表と裏のこれまでのマイナス部分が一気に事故を契機に噴出したとも言えます。
今日,私がお話をしたいのは,この危機管理に関わるリスクという視点です。リスクと不安は論理的な物の考え方と感性的な物の捉え方の違いでもあります(Fig. 4)。リスクを理解することによって,不確実・不確定,あるいは不安定なものを論理的にどうとらえるかにも繋がりますが,リスクとは第一に災害,あるいは危険そのものではなくて,その事象が起きる頻度,あるいはその規模や可能性を加味して考えるのが将来のリスクの概念です。であればこそ,予知や予測,予防をしようという努力が払われるわけです。すなわち,災害や事故に対しては防災や減災への取組みとなります。結論から言うと,リスクとは将来好まざる事象が起きる確率論です。しかしながら,そのリスクのアウトカムは一般的には集団リスクの評価方法が用いられています。

リスクと不安の考え方
一方,現在の科学の進歩により,個人のリスクも精度よく評価しようということで努力がされています。残念ながら,ゼロリスクはいろいろな事象ではありません。ある意味で,リスクに遭遇する事は避けられないということです。例えば人生における生病老死,とくに病気にかかるリスクです。そういう避けられない事象に遭遇した場合に,いろいろなリスクをどのようにバランス良く考えるかということになります。つまり,リスクは単独ではありませんから,リスクをバーターしようと,あるいはトレードオフしようという包括的な考えです。何かと何かを交換し,将来のリスクを軽減阻止しようとする考えになります。これが,私たちが原発事故後の1カ月後に考えた事でもあり,福島県で立ち上げた県民健康管理調査の根幹をなす,ある意味哲学的な意味でもあります。今回の被災に関して,もうすでに放射能に汚染した,あるいは被ばくしたので,取り返しがつかないという風に考えないわけです。いろいろな風評被害が広がる中で,低線量放射線のリスクは唯一,健康影響面では発がんリスクですから,がんに対するリスクは1つではないという考え方が根底にあります。これからその子どもたちが,生涯曝されるであろういろいろな発がんリスクを将来的に考えて,それを防ぎ,そのリスクを差し引きしていこうという考えです。リスクのトレードオフということで,「いのちの見守り事業」として展開し始めたわけです。もちろん精神心理的影響に対する対応が不可欠になります。
ただし,残念なことに,個々人でそのリスクの理解や認知は異なります。価値観はみんな違うわけです。客観的に説明をしようとしても,それを受け入れる人たちの気持ちや心は,その方の個々人の背景や生き方によって異なります。では,感情や感性に任せていいのかというと,そういうわけにもいかないのではないでしょうか。みんなが知りたがることと,伝えなくてはならないことは,明確に一線を画してやるべきだというのが,当初からの我々のスタンスでありました。さらに白黒明確にできない部分での非常事態でのクライシスコミュニュケーションのあり方と通常の平時でのリスコミとの違いも当初は説明困難でした。すなわち,可能な限り論理的に考え,将来を見越して優先順位をつけようという初期対応とポストクライシス下でのリスク説明は自ずと異なりました。しかしながら,いずれにしても最終的には人の心の状態に大きく依存します。その人の生活,倫理観,道徳,宗教,いろいろなものを含んだ人間学に集約されると言えます。私は当初,正しい知識を伝えると伝わるものだというふうに思っていました。しかし,国民全体が事故の前は,原発安全神話の中で,ある意味全くの科学(理科)音痴の状況にあった為,突然の事故への備えは皆無に等しいと言えました。きちんと論理的に説明すれば,理解されるものだと考えました。でも皆理解の土台が違う,すなわち判断基準や価値観がばらばらであることから,同じように伝わると考えた事は誤りであったということに後から気付きました。
今日の講演の内容は,まず放射能と放射線の違いをきちんと理解するということに加えて,防護の考え方,実際の放射線の健康影響,すなわち健康リスクの考え方,いずれもこれは誰かが考えた考え方なのです。誰かがつくった基準なのです。新聞紙上に出た数値を鵜呑みにして,それで右往左往するのではなく,誰が基準となる数値をつくったのかということは,放射線防護に関しては広島,長崎の原爆被爆者のデータが根幹にあることを知る必要があります。原爆被爆者の疫学調査のお話しは本日しませんが,私たちはチェルノブイリでも医療協力や学術共同研究を通じて20年来仕事をしてきました。すなわち外部被ばくのみならず内部被ばくの放射線影響のプロとして仕事をしてきたわけです。大学以外にも長崎県や市,さらに医師会のメンバーが多く福島入りをし,困難な現場状況の下で様々な部署において支援活動を続けています。このような背景を元にして,福島原発事故後の県民健康管理調査事業の意義,とりわけ,被ばく線量をどう評価し,理解するかということと,いくつもの詳細調査の中で甲状腺検査について焦点を絞ってお話をしたいと思います。
皆様自身の体の中,ここの部屋の中,どこにでも放射性物質はあります。ベクレル,この単位は,まさに昔のキュリーという単位に相当しますが,我々は元素でできている以上は,これはどうしようもありません。物質を小さく見ていけば見ていくほど,私たちの体は不安定なものから成るというのは,これは我々の生命に限らず宇宙の真理です。ただ,そういうものが出す放射性物質,あるいは放射線はエネルギーを出します。電離放射線というように。すなわち,物質に当たると電離作用を通じてエネルギーを与えます。これが大切な点です。この物理学的な単位グレイに対して,日常的に使われているのは「シーベルト」という単位です。これは直接測定はできません。これは換算式で得られたもので,人体への影響,すなわち急性放射線障害や発がんのリスクを相対的な物差しとして,1928年にシーベルトさんがつくった単位であります(Fig. 5)。

放射線の基礎知識―放射線の単位―
ここが鍵です。α,β,γ,いろいろな放射線であろうとも,中性子であろうとも,私たちが今使っている線量当量の人体影響で,シーベルトというのは人への影響の単位であると言う約束事です。1,000ミリシーベルトが1シーベルトであります。誰でも 1 回瞬時に被ばくをすると症状が出るレベルです。これがそういう約束事であります。グレイはエネルギーの単位,ベクレルは放射能の単位。ちょうど熱源と熱線と同じような関係になります。では,シーベルトは? これは放射線が人体に対して,戦前は急性放射線障害だけ,戦後は広島や長崎や,その他いろいろな疫学情報が分かってきて,初めて発がんリスクという形が明らかにされ,これらを評価する相対的なものさしです。ミリシーベルトでは何も起こりようのない,そして,以前は100ミリシーベルトでは何も起こらないと思われていました。ところが,一度に100ミリシーベルトを超すと,発がんリスクが増えるというのが広島,長崎原爆被爆者で明らかにされました。1回,瞬時の被ばくの線量です。こういうことを1回に受けるのか,単位の幅,時間軸,桁数などを十二分に理解することなく,みんなが使っているというのがこの混乱の1つの原因でもあります(Fig. 6)。
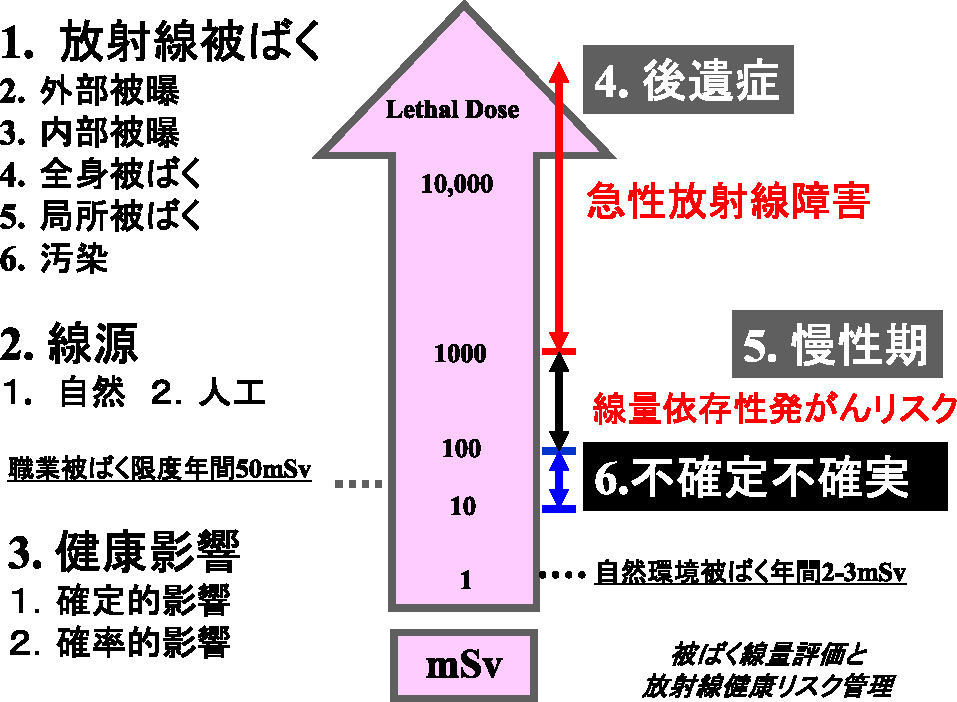
放射線の健康影響とは?
例えば,自然放射線の量も1時間に数マイクロシーベルトの被ばくをする場所が世界にはあります。こういう場所で24時間かけて365日,どのくらい年間被ばくするかと計算できます。この日常の線量と1度に瞬時にこれを受ける線量では,生物学的な影響は当然違いますが,概して我々は,進化の過程でこういう慢性微量被ばくの線量を克服して進化し,簡単に言うと慣れていますので,もう既に選択された生命,すなわち多様な生物がこの地球上にいるということになります。世界中では高いところは数十ミリシーベルトが年間被ばく線量となります。宇宙飛行士は1日1ミリシーベルトの被ばく線量ですし,年間数ミリシーベルトというところで人類は普通の生活をしているとも言えます。
今,福島では,余分な被ばくを,年間1ミリシーベルトを超さないということで,除染に兆の単位のお金がつぎ込まれています。事故直後はそれに対する異論はほとんど挟まれませんでしたが,エネルギーと健康,あるいは環境と健康という問題に加えて,エコノミーと健康ということで,経済社会的にもそれが大きな問題になっています。私たちの生体の中,体の中には,大体7,000~8,000ベクレルの,体重当たり100~200ベクレルの放射性物質を持っています。半分はカリウム40です。自然界から取りますから,内部だろうが外部だろうが,私たちは放射性物質を持っているという,こういう理科の基本的知識が全く不十分な状況の中で,今回の原発の事故に国民全体が遭遇したわけです。
日本人である私たちは,原発事故前では,自然放射線よりも医療被ばくによる年間被ばく線量が多いのです。1億2,000人の平均ですから,私たちは単純に検診を受けますので,当然数ミリから10ミリシーベルト程度のCTを1回程度受けていることになります(Fig. 7)。最近の日本人の年間被ばく線量の平均は5.9ミリシーベルトということが,昨年の暮れに公表されました。こういう放射線の話をするときに,いちいち基本的な背景,あるいは単位,世界の国際基準のつくられ方などは割愛されます。しかし,放射線影響研究所のデータが国連科学委員会(UNSCEAR)の基礎データとなり,国際放射線防護委員会(ICRP),国際原子力機関(IAEA)や世界保健機関(WHO)など,いろいろな国際機関や国々で放射線の安全防護の文化醸成が推進されてきたのです(Fig. 8)。しかし,日本では,こんな世界の標準はどこ吹く風で,事故直前まで全くこれらの知識は普及していませんでした。ですからICRPに対しても誤解を招くような,そういう間違った報道をNHKすらしたわけです。
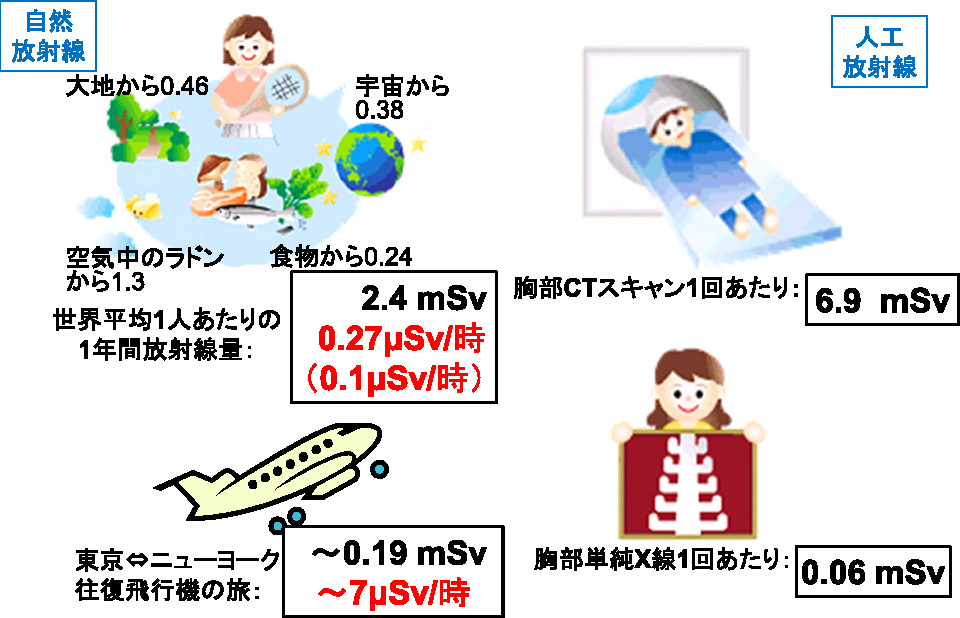
生活の中の放射線被ばく線量と線量率は?(放射線医学総合研究所ホームページより(出典:資源エネルギー庁2000))
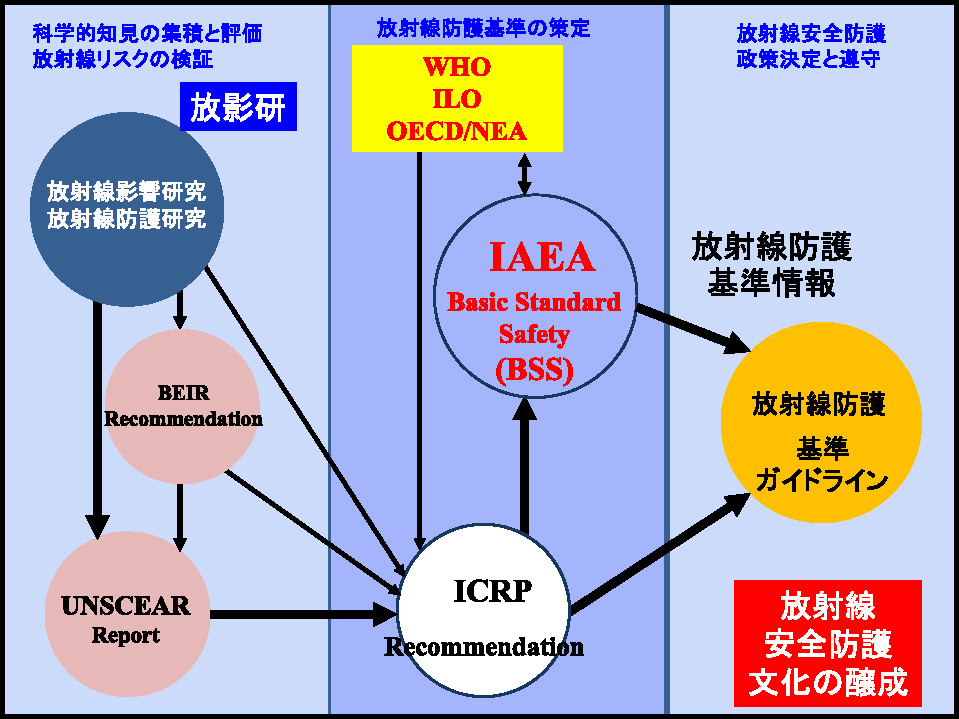
国際社会における放射線防護ガイドライン策定の流れ
国際社会では多くの科学者が努力をし,防護基準をつくるために毎年集まって,世界のコンセンサスをつくってきた中での,ある約束事です。放射線防護に関しては,特にそのコンセンサスを得るという考え方が踏襲されてきました。ぜひ覚えていただきたいのは,各学会が放射線に限らず,感染症,他の疾患に関する診断や治療の基準を作成し,いろんなガイドラインを出していますが,放射線に関しては核の査察と平和利用の問題があるということで,UNSCEAR が毎年科学的事実を検証してきたのです。100ミリシーベルト以上の放射線を1回瞬時に浴びると,発がんリスクが増えることが疫学的なエビデンスです。それ以下では明らかな因果関係は疫学的には証明されない,あるいはできないということです。にもかかわらず,どんなに低くても影響はあるのだという防護の考え方をしっかりと出したのが,ICRPという国際放射線防護委員会です。安全確保のための仮説を遵守して,どんなに低くてもリスクがあるから,放射線の防護の基準は,どんなことがあっても無益無用な被ばくをさせてはならない。その行為は我々医療者であっても被ばくの検査や治療では正当化される必要がありますし,放射線防護の三原則にあるように,もし被ばくをさせる場合には時間を短く,遮蔽をし,距離の二乗と反比例しますので,距離を取るというのが,原理原則であります(Fig. 9)。

放射線リスク低減・阻止の原則
また,安全に資するために,どのくらいのレベルであれば大丈夫かというのをずっと議論してきたわけです。その根拠は1回100ミリシーベルトを超すと,放射線の発がんリスクが増えるので,それを年間,あるいは一生に引き伸ばして,その半分を職業被ばく,あるいは5年間で100ミリを超さない。実はこういう約束事で安全側に立って放射線の安全管理をしてきたわけです。決してこの量(20~100ミリシーベルト)を浴びたら,すぐに発がんリスクが増えるというわけではありません。低線量被ばくの防護の考え方と実際の健康のリスクという考え方の違いに対する理解が全くないままに,この数字が独り歩きをしたわけです。現在,帰還,帰村に向けた基準は年間20ミリシーベルトという値で許可はされていますが,みんなもう1ミリシーベルトを超えると怖い,20ミリシーベルトを超えるとがんが起きるという,誤った風潮が巷に流布されているわけです。
ここは極めて重要な点ですから強調しますが,防護の考え方は実際の放射線リスクより幾重にも厳しく安全サイドに取られてきました。低線量で100ミリシーベルト以下でも,直線的にどんなに低くてもリスクはあるという仮説を遵守し,短期間に被ばくしたのと長期間に被ばくして同じ線量になっても,同じだけ発がんリスクはあるのだという考え方。であればこそ,積算線量をもって環境測定,あるいは線量限度としての基準値を設けるのは,防護上非常に有用であるということになります(Fig. 10)。

放射線影響量と防護量の区別
一方では,私たち医師,あるいは科学者は,容易に生物学的には1度の被ばくと少量慢性被ばくは同じ線量でも全く影響が異なるということは容易に理解できますし,そこに確率論が入るということも分かるわけです。例えば,1個の細胞に20ミリシーベルトのγ線を当てると,細胞の中にこのくらいの数のイオン化,すなわちフリーラジカルが生じるのです。こういう状況が被ばくによる生物現象として,客観的に証明されます。
では,この20ミリシーベルトで1回の被ばくを受けた単一細胞内は,通常我々がエネルギー代謝をして生きていることでフリーラジカルをつくっているのに比べると,はるかに低いということになります(Fig. 11)。我々はそのくらいの量のフリーラジカルをつくり,たとえ遺伝子に傷がついたとしても,それを完璧に近いまでに修復をして,細胞の複製から臓器をつくり,さらに,こうやって子孫をつくってきました。私たちは生命のバランス,すなわち傷を治す力を有しているという現実を,しっかりと認識する必要があります。

細胞内での誘発DNA損傷の比較
今日お話はできませんが,チェルノブイリ原発事故では,急性放射線障害は除外をしますが,一般の周辺住民は広範な地域の汚染された中で,事故直後から汚染されたものを食べ続けたという事実が後から判明しました。そして,その結果,広大な土地が汚染し,そこで産生される食物の汚染による内部被ばくが大きな問題となりました。これは全く日本と事情が異なります。日本は食の安全は事故直後からしっかりと行政機関が規制監視していますし,これだけメディアがウォッチしていますので,汚染されたものはほとんど市場に流通をしていません。しかしながら,初期の被ばくとして放射性ヨウ素がどうかということが,不安視をされてきたわけであります。
ただ,チェルノブイリで子どもの甲状腺がんが増えた最大の理由は,汚染されたミルクを飲み続けたという事実であり,被ばく線量が圧倒的に違うということがとても大事な点になります。人によっては,放射性セシウムがずっとそこに30年の半減期で残りますから,異常を起こすのではないかという方もいらっしゃいますが,我々,あるいは国連機関で今まで調べた限りでは,発がんリスクの増加はありません。5年間のソ連時代の情報封鎖。その後の崩壊に伴う精神,社会的,心理的影響の甚大さのほうがはるかに大きいということですが,我が国はこのチェルノブイリの経験を他山の石としては,全く生かしてきませんでした。一般住民への影響から得られたチェルノブイリの教訓こそが,福島での復興と再生に役立てる必要があります(Fig. 12)。

チェルノブイリの教訓―急性放射線障害以外の一般住民への影響―
福島県の原発事故に遭遇した直後に,県民の被ばく線量の推計と健康管理が最も重要となり,5月には県と医大が受け皿として県民健康管理調査事業を立ち上げました(Fig. 13)。それはどういうことかというと,被ばくの影響は線量の評価なくしていかなることも議論できないということに立脚します。中毒学ではありませんが,健康影響の量を知る為には,その原因となる被ばく線量の評価が必要となります。初期外部被ばく線量,すなわち,事故直後4カ月の行動について聞き取り調査をし,日々刻々と変わる空間線量率から,放射線医学総合研究所の開発ソフトを活用して基本的に個々人の被ばく線量を推計することを始めました。大変な作業です。でも,これが可能になったのは,地域医療の砦である福島県立医科大学が存在したからです。それと同時に,一般の人々は短絡的にチェルノブイリと同じことが起こるとあおられ,小児甲状腺がんが増えるので,甲状腺検査をすぐにすべきだという大きなプレッシャーがありました。私は日本甲状腺学会の理事長でもありましたし,甲状腺がんの予後の良さや潜伏癌の頻度の高さも分かっています。またスクリーニングのような検査を導入すればいたずらに所見を見つけ混乱を招く事も予想されたわけです。自分自身がチェルノブイリで小児甲状腺超音波検診を現場でやってきましたので,放射線の甲状腺影響への懸念はすぐに必要はないという立場でしたが,これは世論に強く押されて,その年の10月から全県民,0歳から18歳の子どもたちに甲状腺超音波検査がスタートすることになりました。また,国の指示で避難された約20万人の方々は大きな心の痛手,あるいは生活習慣の問題を引き起こしますので,健康診査や心の健康調査を開始しました。それと同時に,その年,母子手帳を持っていた1万6,500人のお母さん方には,子どもを産んでいただきましたので,全て詳しい質問調査を行いました。幸いなことに人口流産は増えませんでしたし,奇形の頻度も増えませんでした。これは,日本産婦人科学会をはじめ,きちんとした医療関係者が現場で対応をしてくれたお蔭だと感謝しています。
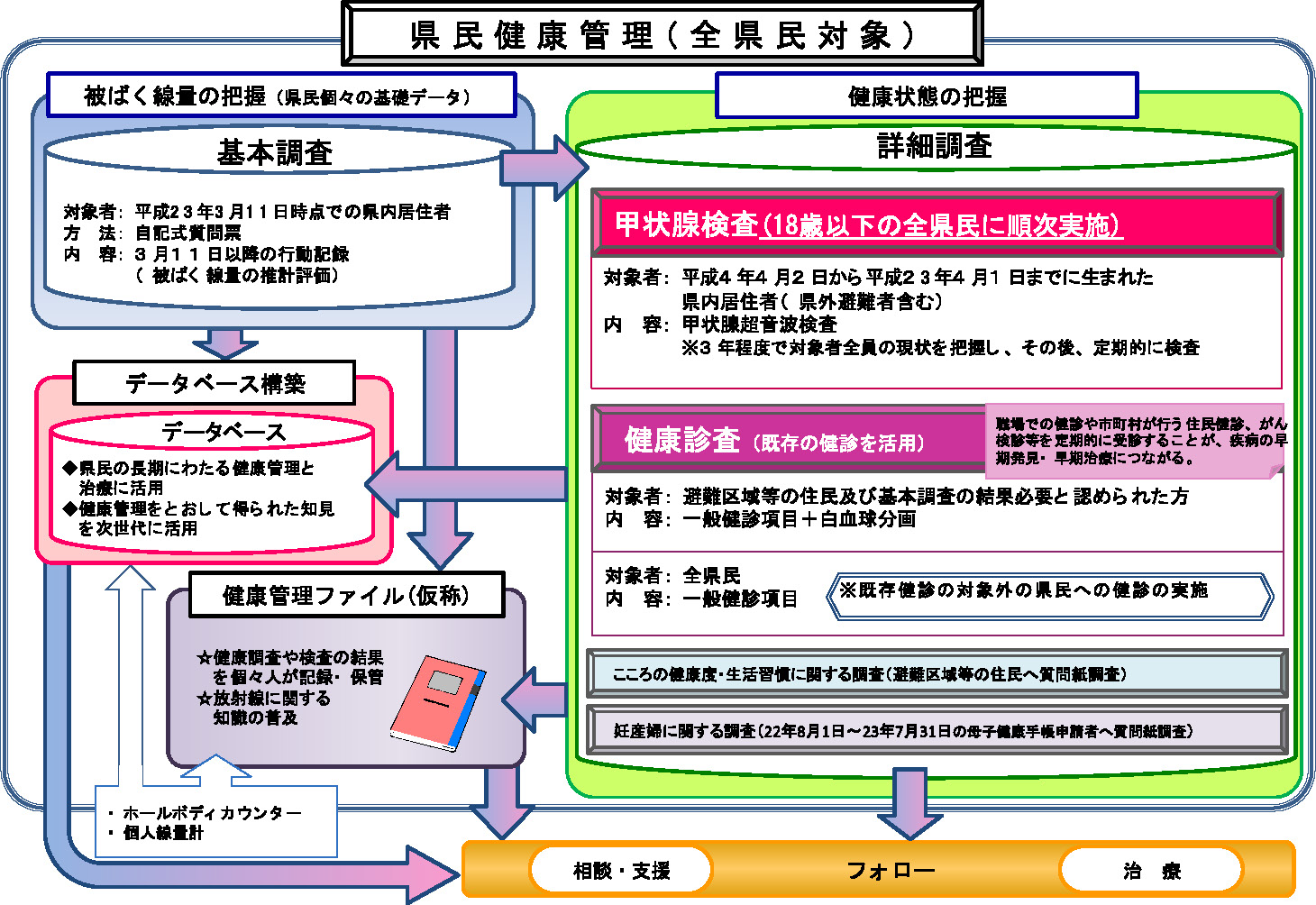
県民健康管理調査事業は単なる調査のみならず,長きにわたり県民の健康を見守る為に,きちんとしたデータベースを作るということ,さらに30年にわたりこの子たちをフォローしますから,その相談支援事業を拡充するということが大きな目的でもあります。
基本調査では質問表を送って,初期の4カ月間どこにいたかと,どう動いたかということを詳細に記入して頂くわけです。空白や間違い回答も散見されます。実際に覚えていない人も多いのです。県民約202万人にこの問診票をお送りいたしました。そして,今,約48万人,23%の回答率です。5人に1人しか協力していないではないかとの声も聞こえますが,浜通り地域の避難を余儀なくされた方々は50%以上,6割近い回答を得ています。実際に被ばく線量が高いかもしれないというこの地域の方々が最大の問題ですから,他の地域も含めて粛々と調査を続けています。
県民健康管理調査事業の基本調査では,日々刻々と変わる空間線量率とこの行動パターンから被ばく線量を放医研が作ったデータで推計をしています。例えば,数例のモデルケースを挙げていますけれども,これを全ての人に対して行っています(Fig. 14)。子どもは基本調査を書けませんので多忙なご両親次第となります。おじいさん,おばあさんもなかなか書けません。書き方支援活動を続けると同時に,回答頂いている方々のデータを中心に,初期の4カ月間の外部被ばく線量の評価をしています。職員の日々の努力には頭が下がる思いです。
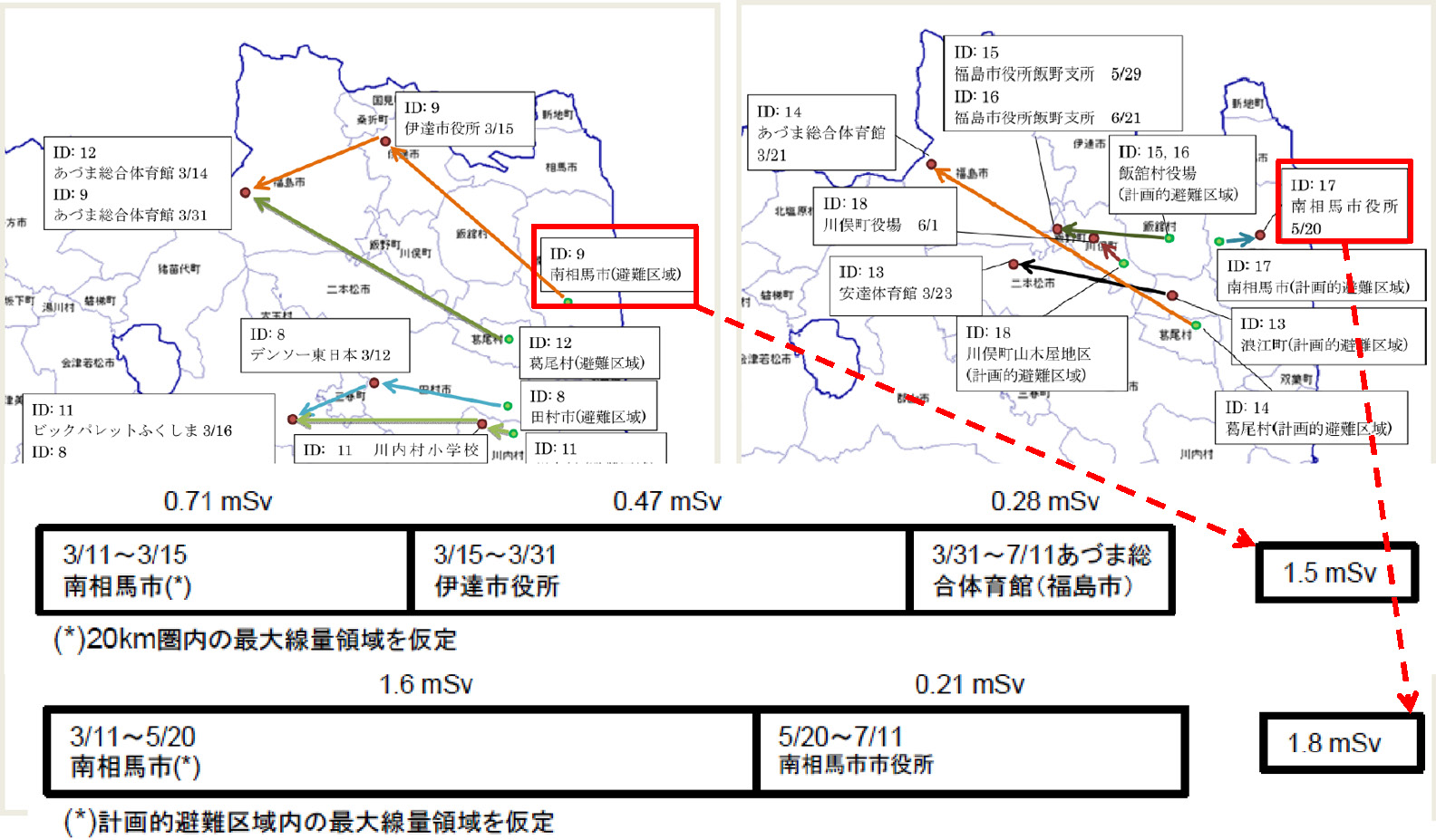
モデルケースによる推定外部被ばく線量(基本調査より)
先ほどお話をしました比較的放射線量が高いと思われる川俣・山木屋地区や,浪江町,飯舘村,約3万人のうちの1万5,000人が答えてくれました。こういう被ばく線量の4カ月間の値です。
一方,全県民を対象に,昨年までに23万人の解析が終わりましたが,ほとんどが3ミリシーベルト,5ミリシーベルト以下という初期4ヶ月間の外部被ばく線量であることも分かりました。これは,ある意味で朗報です。この程度の放射線の被ばく線量で発がんリスクは増えないということを我々はしっかりと伝えていますが,他方では,それでもやはり内部被ばくは心配であるという話になるわけです。当初は,環境中の放射能が高いためにホールボディカンター(WBC)を導入してもバックグラウンドが高く正確な値は計れませんでした。現在は,30台以上のWBCが福島県の各地に導入され,体内の放射性物質を,カリウムやセシウムを計ることができます。
私は,WBCの測定結果で体内セシウム137の公表をする時には,カリウム40もしっかりと出すべきだという話をしましたが,新聞紙上は,検出されたセシウムだけのベクレルを出しますから,あたかも体の中にはゼロである放射性物質が,突然,数ベクレルでもあるような誤解,あるいは不信感があおられたわけであります。
端的に言うと,東京であろうと,宮城だろうと,福島であろうと,全体の内部被ばく,カリウム,ポロニウム,その他で,我々が普段受けるのは,大体0.2ミリシーベルト/1年間です。福島に住んで汚染されたものをずっと食べ続けた,あるいは宮城で食べ続けたとしても,その線量は極めて低いということが各種調査から明らかになっています。それほど,日本の汚染した食品に対する安全規制は徹底されていましたし,きちんと対応されてきたということが言えます。
事実,私たちが県あるいは日本原子力機構(JAEA)で測ったデータを計算すると,全て,多くの方々は「これは,今後70年間,子どもでも大人でも,50年間の預託線量ですけれども,内部被ばく線量は1ミリシーベルト以下であると言えます。さりとて人々は,初期の甲状腺被ばくの放射性ヨウ素が心配だというわけであります。これを,ウクライナのデータと比較すると,チェルノブイリ原発事故後甲状腺の被ばく線量が1,000~2,000ミリシーベルトを浴びた方々がたくさんいらっしゃる。福島はどんなに高くても,子どもで35ミリシーベルトが最大。ほとんどが1ミリシーベルト以下だということも分かっていますので,きちんとこの違いを理解する必要があります。
「じゃあ,そんなに大丈夫だと言うのであれば,なぜ甲状腺の検査をするんだ」という話が,もう1回蒸し返されるわけです。体内に取り込まれた放射線ヨウ素による放射線量が多ければ,その量に比例して子どもに甲状腺がんが増えることが証明されています。チェルノブイリでは,明らかにそのことが食の汚染,ミルクの放射性ヨウ素による汚染で増加しましたが,しかし,福島では被ばくのレベルは大きく異なります。しかし,不安,不信,そして怒りがまん延しています。汚染というけがれや汚れという偏見や先入観,あるいは誤解が大きくそれを増強しています。であればこそ,正しいしっかりとしたスタンダードの下でこの子たちを見守るということは,やはりこれは,国の責務でありますし,県民の健康を守る県や医大の立場でもあります。
そこで,23年の10月に予備的な甲状腺の先行調査を始めて,来年の3月まで約2年半で約36万人の子どもたちの検診が終わる予定です。そして,その後,事故から3年後から全県民に第2ラウンドの本格調査が引き続き計画されています(Fig. 15)。初期の先行調査は,福島県における小児甲状腺の有所見率となるバックグラウンドの頻度を明らかにするものですが,もう既にここで小児甲状腺がんが見つかりますから,多くの方々が心配や不信を招くわけであります。
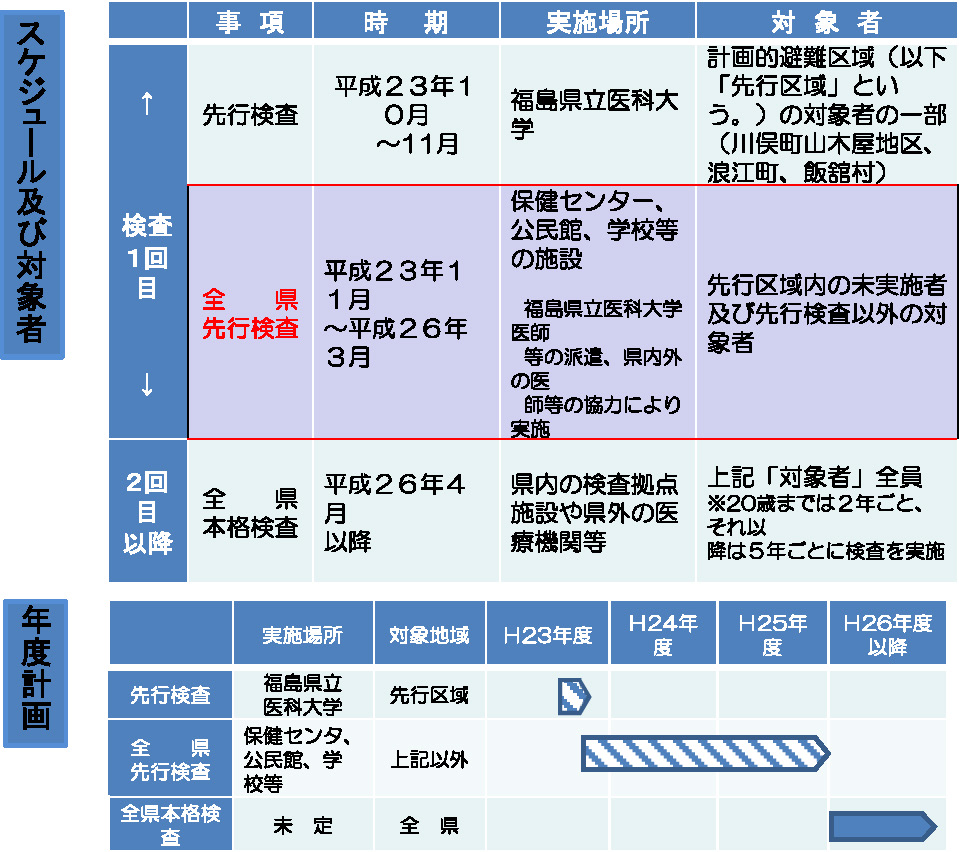
県民健康管理調査(甲状腺検査予定)
このような検査は,チェルノブイリ以外では未曾有な大規模な検査であります。解像度の高い超音波装置での精度管理された画像を見ると,数mmの嚢胞や数mmの結節が見つかります。そして,それによって,統一された診断基準に従い二次検査までいく子どももいるわけです(Fig. 16)。しかし,子どもの甲状腺を我々も0歳とか5歳とか,乳幼児では見たことがありませんでした。チェルノブイリでは,5歳以上の子どもたちを事故5年後から検査を始めましたので,それに対する知見はたくさんありましたが,0歳~5歳の間での甲状腺の所見というのも,今回,初めて蓄積されています。ですからまずは福島で超音波診断のきちんとした教科書がつくられ,それを学んで他の地域でも汎用されるように計画されています。

甲状腺超音波検査の流れ
2011年11月から2013年5月までの約17万人のデータの甲状腺超音波画像の所見がすでに解析され公表されています。A判定すなわち正常は,約17万人の大半ですが,全く正常というわけではありません。よく調べると,どうしても小さな嚢胞や小さな結節が見つかります。これが,混乱のもう1つの原因となりました。「自分たちの子どもに,なんでこういう所見があるのか」というのが,逆に福島県のみならず全国で不安をあおったわけであります。いかに情報を正しく伝えるかということの困難さを,私たちは身をもって体験しました。実際のB判定,精査が必要な子どもたちですが,福島では0.65%ほど現在見つかっています。これが,放射線の影響ではないにも関わらず,そう心配する両親,あるいは,それにくみする人たちもいるわけです。
そこで,環境省は,長崎,青森,山梨の3県の約4,300人の5歳から高校生までの学童を同じ福島方式で調べてくれました。結果として,約1%のB判定が見つかりました。もちろん,この中からがんも見つかります。このがんの取り扱いは大人と同じでいいのかどうか。あるいは,子どもに対してどうするのかというのは,今現在,大きな問題です。私たちはこういう問題に関わりつつ,そして基本調査の精度を上げ,同時に,妊婦や避難地域の心のケア等を,当初数名からスタートした福島医大の県民健康管理センター事業が,現在150人を越す陣容で,日々活動しています。しかし,これは専用の建物があるわけでもありません。間借りをしていますので,将来的にはデータベースを構築した段階で,中長期的な展望の中で,新たなセンター構想が具現化される予定です。
さて,医療関係者は,広報戦略は全く無頓着で無知であります。今,福島医大のセンターでは,英語版あるいは日本語版で関連情報を公開(http://fukushima-mimamori.jp)していますが,なかなかそれが十分に理解されていないというのも現状であります。
今回の未曾有の東日本大震災に伴う原発事故。これを医療対応の正面から受け止めたのは,福島県立医科大学のスタッフたちでありました。そして,彼らは今ここで,福島の悲劇を奇跡にするために国際社会における責任,歴史的な使命を持って日々奮闘しています。各種事故調査委員会の報告書を読みますと,多くが責任問題を論じている中で,より前向きに,より建設的に私たち自身が行動する事が重要です。複合災害による大規模な原発事故を経験して,皆様方と情報を共有し,身近なリスクを自分のこととして平時から意識をし,準備をすることが大切です。また私自身も含めて,自ら経験した反省や自戒を次世代に伝えるということが不可欠です。今回の事故を経験して,平時の考え方と非常時との対応の仕方は全く異なるということを学びましたし,それを変化というならば,その変化に沿った対応をすべきだということが,1つの教訓です。
日々刻々変わるこの社会,現実の世界では,変化に柔軟に対応することこそが,私たちに求められていることです。あらゆる事象にリスクが存在するということを認め,遭遇したリスクには誠心誠意,まさに正対する文化を醸成することが,国家の危機管理という中で強く感じたことです。であればこそ,大学の役割は非常に大きいと言えます。専門細分化していく科学技術の中で,いかにユニバーサルな考えを,今後グローバルな人材育成に役立てるということは,大学教育の根幹を成すものです。今盛んに言われている「レジリエンス力(強靭さ)」とは,すなわち柳の枝のようにしなやかに,あらゆる困難に立ち向かうタフな精神力であろうと言えます。エビデンスに基づく総合力の養成です。熱帯医学に関わる皆さま方が,世界中の異なるリスクの現場で頑張っているさなかに,私の経験が1つの参考になれば幸甚です。どうもご清聴ありがとうございました。
座長(高村) 山下先生,どうもありがとうございました。先ほどの郡山先生とも共通するところでしたけれども,やはり,伝えるべきことと知りたいこと。このギャップをどういうふうに克服していくかということ。そして,その上で,一番最後にありましたように,リスクと正対する。向き合うような文化をいかに今後醸成していくかということを,先生のこれまでの2年半のご経験の中から話を頂きました。
それでは,少し会場の準備がありますのでお待ちください。この後,質疑に入りたいと思います。それでは,両先生,ご登壇をいただいてよろしいでしょうか。
座長(山本) どうもありがとうございました。2人の演者の先生に,2題,まさに地球規模課題とその危機管理ということでお話いただきました。会場から,質問あるいはコメント,あるいは私はこう思うといった意見,ございましたら,お願いします。その際には,所属とお名前を頂ければと思います。どなたかご意見ございませんでしょうか。どうぞ。
吉村 福岡女子大の吉村と申します。
私は,最初の郡山先生のお話で,感染症の危機管理ということ,これは,全体の構成が私は非常に衝撃的に聞いたのですけれども,今の感染症動向調査とか,こういうふうな形が,感染症の危機管理にどういうふうな形で本来あるべきなのかと。先ほど少しおっしゃったように,起こって,実際の発表されるまで時間もかかりますし,その間に対応は恐らくかなりできていなくて,臨床の先生方が恐らく対応されると思うのですね。そうすると,その時間差というのが,恐らく先ほどの危機管理ということの観点からすると,非常に重要なファクターになってくると思うのですね。そうすると,私,疫学的に少し考えると,記述疫学的な問題で感染症情報というのは非常に重要な位置付けではあるとは思ったのですけれども,それよりもっと前に,要するにアクションを起こさなければ,そういうふうな次の,拡大とかそういうふうなことができないということになると,それはその通りだと思うのです。それで,それではどういうふうな形が,将来これに対応できるのかというふうなことが,今後の大きな課題ではないかと思うのですね。そういうふうなことに関して何か先生のご意見が頂ければというふうに思います。
それから,もうついでに,私,もう1つお話ししたいと思いますが,山下先生のお話で,これ,メディアとの関係が非常に重要なことだと思うのですね。それで,先ほど先生がいろいろ示されたようなことを,メディアにどういうふうな形で正しく理解してもらうか。これ,実は先日,ヘルスコミュニケーション学会というのがありまして,そこの中でメディアの人が,NHKの人ですけれどお話しになったのですが,そういう人たちに正しい認識をどういうふうにしてもらうか。私たちの国民のこういうふうな中で,メディアは非常に大きな位置付けを持っていると思うのですね。それで,そういうふうなことに対して,この問題,どういうふうな試みを先生のほうでやっておられるか,この2点について,お話しいただければと思います。どうもありがとうございます。
郡山 吉村先生,ありがとうございます。まず,2つあって,1つは少し哲学的な話になると思いますけれども,実は,山下先生が最後に示された考えと,私,全く一緒で,医学生とかそういう危機管理に関わる人々への教育というものはどうあるべきなのかということが1点だと思うのですね。
つまり,何かが変わっていくという状況。話がものすごく飛んでしまいますけれども,例えば,産業医科大学で私たちは公害問題のことを習ったかというと,あまり習っていないのです。公害のことを習う時に,例えば水俣病についても小脳のプルキンエ繊維が変性をするということは習うのです。だけれど,水俣病をどうして生み出していったのかというような社会学というのは,基本的に習わないのです。そうであれば,必ずもう1回,水俣病は起きるはずだと私は思うのです。同じように,それは病理学的には正しいのだけれど,つまり,この感染症発生動向調査も,要は病理学的には正しいのだけれども,その前の曖昧な部分。曖昧な部分から,どんなふうに情報を集めていくのかという,まさにそれは,ある意味,診断学と一緒であってというようなところに,それを何か暗黙知でやられているような気がするのです。その暗黙知の部分を,やはり可視化するというようなことをまず教育に反映しなくてはいけないのではないのかなというのが1つ目のお答えです。
もう1つは,では現実的に何ができるかという時に,例えば,新しい感染症のサーベイランスシステムを作りましょうということではなくて,既にあるものをどういうふうに組み合わせることができるのか。例えば,先ほどの小学校であれば,実は,午前9時には,各学校ごとにはもう既に,今日どれくらい休んでいるということは集まっているのです。今,例えば,北九州市で言えば,各学校は全部ネットでつながっていますから,それを集めるということは何の難しさも何もない。だけれど,ここにどうしてそれができないかというと,一体誰がやるのか。誰がコンピューターに打ち込むんですかと。この時に組合問題とかいろいろなことが出てきて,できないというのが現状なのです。例えば,そのハブになるというところで小学校もあるし,保育園もあるだろうし,恐らく職場ということもあるのだと思います。
となると,話を元に戻して,つまり,感染症ということについて,私たちがこういう情報を提供することによってこういう恩恵を受けるんですよ。今は,日本のシステムというのは,情報を提供するだけで,恩恵を受けるということは基本的にないのです。私たちがみんなで情報を集めることでインフォメーションを作っていって,つまり,インフォメーションをただやっているだけで,そこでインテリジェンスをして戻してくれるという考え方がないので,そういうものを公的な機関としては,やはり作るべきであるのだと,利用できるようなものにしていくべきだというふうに思います。
山下 メディアとの関係というご質問ですけれども,私は,メディアの前に出たくないのですけれども,情報時代においては逆にとても大事なパートナーだと思います。これに対して,どう我々がアプローチをするかというのを,実は,日本学術会議でも,あるいはいろいろな場所で議論をされています。特に社会科学系の専門家が入って,あるいはメディア自身の方々も,メディアのメディア,「メディアパトロール」という言葉がありますように,何が正しくて正しくないかということについて,いろいろな議論がされています。私が非常に今回苦慮したのは,Twitterとかネット上でのいろいろな問題点が噴出したということで,1次情報にアクセスすることなく,何が正しいかどうか分からない,判断しないままに,あっという間に井戸端会議の話が広がるという情報災害の一面です。これは,恐らく防ぎようがないのではないかなとも思います。ということは,正しい情報と,正しいコミュニケーションの方法と,正しい理解や判断,いずれもがうまくいかなくても,誤った方向に進みます。最初の原点に戻りますけれども,やはり一人一人の公平かつバランスの取れた理解力,その為の教育というのが,とても大事だなというのを感じてきました。
もう1つ大事な点は,この原発問題は,基本的に異なるイデオロギーが入って,反原発や賛成,クリーンエネルギーから地球温暖化問題など,非常に異なる価値観で話がされますので,健康のリスクとか,防護の話のレベルを大きく超えてしまうということです。そういう中での我々医療人の立ち位置というのは非常に難しいなというのを感じています。であればこそ,もっと国あるいは学術団体や専門機関がきちんとした対応をすべきというのも,1つの考え方かもしれません。
山本 どうもありがとうございました。どうぞ。
大石 国立感染研の感染症疫学センターの大石と申します。
郡山先生のお話を,ちょっと時に耳が痛くなる思いで聞いておったところであります。過去10年くらい,SARSの時期から,やはり,いろいろな世界の感染症の状況というのは変わってきて,やはり,こういう感染症情報に対してその透明性が求められるようになって,今では世界的にもいわゆるIHRというシステムが本当に感染症情報を共有するシステムになってきて,今年,中国で流行した鳥インフルエンザ(H7N9)についても,中国政府はもう格段に,過去10年間,驚くほどに成長して,そのトランスパレンシーを提供しているというところがあります。
また,私は昨年からこの部署に就いているのですけれども,今現在,感染症情報をタイムリーに提供していくというのは過去と同じスタンスですけれども,リスクアセスメントというのはあまり耳慣れない先生方も多いと思うのですけれど,やはり,進行感染症として中東で発生したMERSコロナウイルスであり,H7であり,昨年から一生懸命,感染研のホームページではコンスタントにリスクアセスメントを発信していっております。これに対して,よく読んでいただいている先生方もおられますので,役に立っているのではないかなというふうには思っております。
また,サーベイランスについても,やはり,surveillance for actionであります。確かにその通りなのですけれど,なかなか,正直言って,今現在,サーベイランスといったらすぐにアクションにつながるかというと,なかなかそうはいかない。幾つかのインディケーターベースサーベイランスが機能して,そしてイベントを検知する,イベントベースサーベイランスに結び付いてきている。今,そういう現状があって,そういったところを,地域で情報共有されている保健所の情報,そういったものを集約する。この地域で病気は,例えば,外来性のゲノタイプと考えられる麻しんが関東地域で起こっていると。そういった時に,じゃあどうつながっているんだというところを,やはり情報共有するようなことを,今,本当に,結核感染症科と何とかそういう情報が共有できるような体制ができないかということを話しておりまして,国立感染研は感染症のアセスメントをするところだと。マネジメントをするのは厚労省であって,そこがやはりうまく機能していかないと動いていかないなというのを,実際,痛感しているところでありまして,そのアクションに結び付くような情報収集,そして情報還元というのが本当に実現できればいいかなというふうに思っております。
先生の講演に対する私のコメントでございます。
郡山 ありがとうございます。私,感染研がやっている感染症発生動向調査は,最後のスライドでお示ししたように,あれはあれで全然素晴らしいもので,必要だと思っています。ただし,あれ1つだけではなくて,いろいろなものがあって見るということが必要なんだと。だけれど,現状は「あれが正しいのだから,あれ以外は駄目です」という言い方をされてしまうことが,実は多いのですね,この業界。この業界に限らず,学問的になればなるほど,専門集団というのは,曖昧なものを許さないというような考えに,どうも陥ってしまいそうなところがあるので,そういうことを変えないといけないのではないのかというのが,私は申し上げたいことです。
大石 おっしゃることもよく分かりますので,国のデータなんだから,一般の先生方がなかなかアクセスできないとか,そういうこともよく聞くのですけれど,やはりそれを,国のデータをネシッド上に集められた情報を,やはり,国民に還元するという形で本当に役立ててもらいたいと思っておりますし,必要に応じて,そういういろいろな形での研究者の方々との協力・共同研究というのも将来的にはあり得るのかなと思っております。以上です。
山本 ほかにどなたかおられませんでしょうか。1人……2人。では,2つ受け付けて。
平山 山下先生にちょっとお聞きしたいのですけれど,最初に情報がない中でああいう対応をされ,まず,非常に追い込まれた状況で県立医大の方々が働いたというところが,一番僕は気になっているのですけれども,例えば,国の中で,外に出さないとかということがあることはあると思うのですけれど,その関係者の中でその情報が,例えばうまく伝わらなかったとか,何かそういうネットワークができてなかったというようなことが,実際にあったのでしょうか。
山下 日本の原子力発電所の事故に対する準備や対応,あるいは危機管理はある程度ネットワークができていました。今回もオフサイトセンターという,2 kmから3 kmにあるそこで指令塔が出来上がって対応するはずでしたけれども,お示ししましたように,3 km,10 km,20 kmと避難指示で現場のヘッドクオーターそのものが60 km離れた福島県庁まで避難をしてしまったということで,一次情報を入手できるすべが,実は,国もなかったということがあります。
そして,2つ目は,実はいろいろな所で停電やあるいはオーバーフローで電話での通信がパンクしましたので,情報がうまく伝わらなかったということもありました。その典型が,ヨウ素剤の予防服用という問題です。実は,今日,お話をしました中では,そういう重要な情報の伝わりにくさや,誤って伝わった,あるいは無視したということもたくさん中には含まれます。意図的に何かを隠したと言える状況ではなかったと思います。しかし,これは,今後の危機管理の大きな問題だと思います。
山本 では,次の方。
高松 お話をありがとうございました。佐賀大学医学部4年の高松と申します。
今回,お話を聞いて,特に,ちょうど先週,郡山先生が私の大学に来られて,放射線の放射能について講義されたのですけれど,その時に,僕は初めて医学部4年生になりながら,シーベルトとかそういう根本的な勉強をさせていただいて,すごく危ないとか大変なものだなと気が付いて,今回の山下先生のお話で,長期的な問題ということに気付かされて,2人のお話でやはり共通していると思うのは,危機管理が日本の国なり,現状ではシステムがないというところだなと感じて,まず1つお聞きしたいのが,例えば,先生たちから見て,いわゆる危機管理がしっかりできている国とかシステムとか,やはり学校ではこういう話とかは全く聞いたことがなくて,では,僕がこれを学ぼうとするにあたっては,どういうところから勉強すればいいのかということ。
そして,2つ目が,最後に山下先生が挙げられていましたレジリエンス力。これは初めて聞いたのですけれど,これを大学で養うべきだと言われてましたが,では,どのようにして,学生たちが自発的にそれを養えるようなことができるのかという2点について,お伺いしたいと思います。お願いします。
郡山 危機管理のことをやっている国というのは,ちょっと語弊というか誤解がないようにぜひ受け取っていただきたいのですけれども,誤解がないように。
つまり,やはりそれは戦時下にある国です。つまり,国境が日本みたいに海ではなくて,つまり,国境がただの線で,そこを越えていつでもどこかから入って来る可能性があるかもしれないというような国。その感覚としては,その時に,つまり,それをどんなふうに,その気になって,もしかしたら来るかもしれないという気分でいて,それに対応するためにどれだけのものが必要で,しかも,それがその指揮命令系統が,例えば,どういう情報を集めて,それをどんなふうに組み合わせて,つまり,マニュアルを作るというのではなくて,目的が何かということを明確にした上で,その目的をするためにはそのマニュアルを変えてもいいというようなことがきちんとできるというような概念を持っていないといけないんだと思うのです。ですから,国という意味では,恐らくそういう国のほうが戦略的にもかなり優れているように思います。
私自身は,では,そんなことをどういうふうにして考えているかというと,そういう国の戦術の考え方とかいうのも,もちろん参考にはしていますけれども,実は,結構参考になるのはビジネス書です。マーケティングの考え方とか,あとは認知心理学とか,人間行動学とか,組織行動学とか,私はそういうものを相当数読むようにしているのです。最後の答えですけれども,読む時に,ただその知識として,いわば受験勉強みたいに覚えようとして読むのではなくて,自分が知りたいということを先に持って,かなりのスピードでいろいろな本を読む。そうすると,目的を持って,この中のどこかに共通するものを見つけられるので。ですから,読む時によって自分が持っている目的が違うので何回も同じ本を読んで別のことを得たりするのですけれども。というふうなやり方をしていくしか,今のところないのではないかなという気がしています。
山下 まだ学生さんですから,簡単に言うと,レジリエンス力というのは,打たれ強さですよね。たたかれても,たたかれても起き上がって来るしなやかな強靭力と言えます。そういう,いわゆる精神力だけではなくて,そういうふうなものが普段から習慣になり得るかどうかです。今回の原発事故で,いろいろな方が正しいことをたくさん言ってくれたのです。でも,混乱の中では,不安とか危ないとか,大きな声,大衆迎合に押し消されてしまったのです。どういうことか。たたかれると,誰でも前面に出ることを嫌がる。たたかれても正しいと思うことを言い続けるには勇気がいります。それは,ある意味,決して偏見や先入観,自己満足であってはならないのです。その意味では,自分にしっかりとした自信を持てるような勉学をしっかりとやるというのが第一点です。君たちの避けられない将来,これもある意味では,医療職をラッキー(天命)と思えるかどうかです。医療の現場というのは,これは,危険,すなわちリスクの塊まりであり,医療ミスをはじめ,訴訟などいろんな人間関係や社会関係に君たちは遭遇するでしょう。そういう中で,恐らく磨きがかかると思いますので,少々へこんだり間違ったりしても,また起き上がるというところが,一番重要だと思います。
高村 ありがとうございました。ちょうど時間になってきたようです。
今日は,放射線そして感染症という,2つの異なるリスクを切り口にして,この危機管理というのを題材に取り上げましたけれども,ここから見えてきたのは,驚くほど,この両方から切り込んでいっても,同じような問題点が浮かび上がってくると。それが,わが国,ひいては国際的な問題として,今後,解決していく問題だろうというのが浮き彫りになってきたのではないかというふうに思います。
どうも,両先生方,ありがとうございました。
山本 では,どうもありがとうございました。セッションを終わりたいと思います。